L’Education Thérapeutique du Patient
| Auteur | Rubrique de cours |
Relecteurs |
Responsable |
| Rémy Olier | La kinésithérapie dans le parcours de soin | Nolwenn Poquet Anthony Demont |
Laurent Rousseau |
Introduction
A l’heure du paradigme biopsychosocial, le travail pluridisciplinaire doit être au cœur de nos prises en charge. Cette pluridisciplinarité doit placer le patient au cœur d’un cercle vertueux dans lequel tous les professionnels de santé ont un discours orienté vers les mêmes objectifs : ceux négociés avec le patient.
Si la communication entre professionnels est aisée en milieu hospitalier ou en centre de rééducation, cette transversalité est complexe à réaliser en activité libérale. Ce n’est souvent qu’après de nombreuses années de pratique dans un même cabinet qu’un kinésithérapeute y parvient. Pour simplifier cette quête, une solution clef en main existe : l’éducation thérapeutique du patient (ETP).
Vous avez dit ETP ?
L’ETP [1, 2] vise à « aider les patients à acquérir ou maintenir les compétences dont ils ont besoin pour gérer au mieux leur vie avec une maladie chronique ».
Cette pratique assez récente (2007 en France) a d’abord concerné les 30 Affections de Longue Durée (ALD) reconnues(2). Elle s’est dernièrement élargie à certaines pathologies comme les lombalgies chroniques ou la fibromyalgie, pathologies pour lesquelles la composante de nociplasticité (cf. chapitre « Définitions ») est majeure.
Les principes
Pluridisciplinarité
L’équipe (3 personnes minimum) doit comporter au moins deux professionnels de santé de professions différentes. La participation de représentants d’associations de patients agréées est possible.
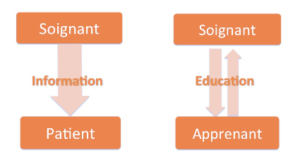
Éducation
Lors des séances d’ETP, la relation verticale, qui existe parfois entre un professionnel de santé qui informe le patient, disparaît. Le patient devient un apprenant tandis que le professionnel de santé devient un éducateur voire même un animateur lorsque les séances sont collectives.
Les étapes de l’ETP
|
Mise en œuvre de l’éducation thérapeutique |
|
|
Le diagnostic éducatif |
Il doit répondre à certaines questions : – Qui est mon patient ? Evaluation psychosociale et cognitive ; – Qu’est-ce qu’il a ? Evaluation médicale et biologique ; – Que sait-il ? Connaissances, représentations et croyances ; – Comment vit-il son problème ? Coping et qualité de vie – Quels sont ses projets ? Motivation? Il est réalisé selon les bases de l’entretien motivationnel [3] : – Ecoute empathique ; – Repérer les stades du changement (modèle de Prochaska et DiClemente [4]) ; – Formuler des questions ouvertes ; – 4R : Reformuler – Repréciser – Résumer – Renforcer positivement. |
| Définir un programme personnalisé d’ETP | – Formuler les compétences et objectifs que le patient doit atteindre et planifier un programme. |
|
Planifier et mettre en œuvre l’ETP |
– Coordonner des échanges pluri-professionnels et identifier qui fait quoi, quand et comment ; – Mise en place de séances collectives et individuelles ; – Choisir les méthodes d’apprentissage [4] (questionnement, feed-back, enjeu, application et expression) ; – Choisir les supports d’apprentissage (quizz, vidéos, jeux cartes, résolution de problème, mises en situation). |
|
Evaluation des compétences acquises |
QCM |
Comment intégrer un programme d’ETP ?
Une formation de 40 heures [5] par un organisme accrédité est nécessaire pour pouvoir intégrer une équipe d’ETP. Cette formation est éligible au Développement Professionnel Continu (DPC). Pour coordonner un programme, il faut effectuer une formation supplémentaire de 40 heures.
Compétences requises
Si tous les professionnels de santé peuvent intégrer/coordonner des programmes d’ETP, certaines compétences améliorent leur déroulement :
- Les compétences relationnelles : l’écoute empathique et la maitrise des effets contextuels permettent d’orienter l’apprenant vers le changement ;
- Les compétences pédagogiques : pouvoir repérer et adapter le mode d’apprentissage en fonction de l’auditoire ;
- Les compétences méthodologiques : pour organiser le lien pluri-professionnel et mettre en place une démarche éducative ;
- Les compétences biomédicales : pour rassurer l’apprenant sur son état de santé.
Niveau de preuve
Ce niveau est variable selon les pathologies concernées mais globalement l’ETP améliore l’autonomie, l’adhésion, l’observance et la qualité́ de vie. Les effets sur la douleur sont moins significatifs [6, 7, 8].
Rémunération
Elle varie selon les dotations faites par l’Agence Régionale de Santé (ARS) à chaque projet mais se situe entre 30 et 60 euros/heure (davantage que les 32,26€ /heure d’une activité libérale avec 1 patient par demi-heure). Cependant, l’intégration d’une équipe d’ETP est longue et les orientations prioritaires des ARS peuvent varier, ce qui entraine parfois des retards de paiement.
Conclusion
L’ETP est une option intéressante dans la prise en charge des maladies chroniques et de la douleur chronique. Les kinésithérapeutes y jouent un rôle important car la reprise d’activités physiques est très souvent une priorité mais, au-delà de ce rôle, notre capacité à réaliser l’éducation à la physiologie de la douleur (Pain Neurophysiology Education, PNE) doit rendre notre participation indispensable.
Ces programmes d’ETP pourraient être un premier pas vers ce qui est réalisé chez les anglo-saxons sous le terme de « Pain Management Programs » [9], des programmes intensifs de prise en charge de la douleur chronique.
Bibliographie
[1] Rapport de l’OMS-Europe. Therapeutic Patient Education – Continuing Education Programmes for Health Care Providers in the field of Chronic Disease, traduit en français en 1998.
[2] Simon D, Traynard PY, Bourdillon F, et al. Éducation thérapeutique: prévention et maladie chronique, 3ème éd. Elsevier Masson 2013. coll. « Abrégés »
[3] Miller WR, Rollnick S, L’entretien motivationnel. Aider la personne à engager le changement, trad. par Lecallier D, Michaud P. 2ème éd. Paris: InterEditions 2013.
[4] Prochaska J, DiClemente C, et Norcross J. In search of how people change: Applications to addictive behaviors 1992. American Psychologist, 47(9), 1002-1114.
[5] Ministère de la santé et des sports. Arrêté du 2 août 2010 relatif aux compétences requises pour dispenser l’éducation thérapeutique du patient. Journal officiel n°0178 du 4 août 2010 page 14397
[6] Lagger G, Pataky Z, et Golay A. Efficacy of therapeutic patient education in chronic diseases and obesity. Patient Educ Couns 2010; 79(3):283-6
[7] Albano MG, Giraudet-Le Quintrec JS, Crozet C, et d’Ivernois JF. Characteristics and development of therapeutic patient education in rheumatoid arthritis: analysis of the 2003-2008 literature. Joint Bone Spine 2010 Oct; 77(5):405-10
[8] Kindelan-Calvo P, Gil-Martínez A, Paris-Alemany A, et al.Effectiveness of therapeutic patient education for adults with migraine. A systematic review and meta-analysis of randomized controlled trials. Pain Med 2014 Sep;15(9):1619-36.
[9] The British Pain Society. Guidelines for Pain Management Programmes for adults, an evidence-based review prepared on behalf of the British Pain Society 2013.

Laisser un commentaire