Sommeil et Douleur
| Auteur | Rubrique de cours |
Relecteurs |
Responsable |
| Jan-Hendrik Maitre | Moyens Thérapeutiques | MARIAGE Fabien | Jan-Hendrik Maitre |
Introduction
Si les plaintes liées au sommeil sont présentes chez 67 à 88% des personnes douloureuses chroniques et si au moins 50% des personnes présentant des problèmes d’insomnie souffrent de douleurs chroniques, il est logique d’étudier les liens possibles entre ces 2 problèmes majeurs de santé publique [1].
Définition
« Le sommeil et l’éveil sont des états comportementaux endogènes et récurrents qui reflètent des changements coordonnés dans l’organisation fonctionnelle dynamique du cerveau et qui optimisent la physiologie, le comportement et la santé. Des processus homéostatiques et circadiens régulent la propension à l’éveil et au sommeil » [2].
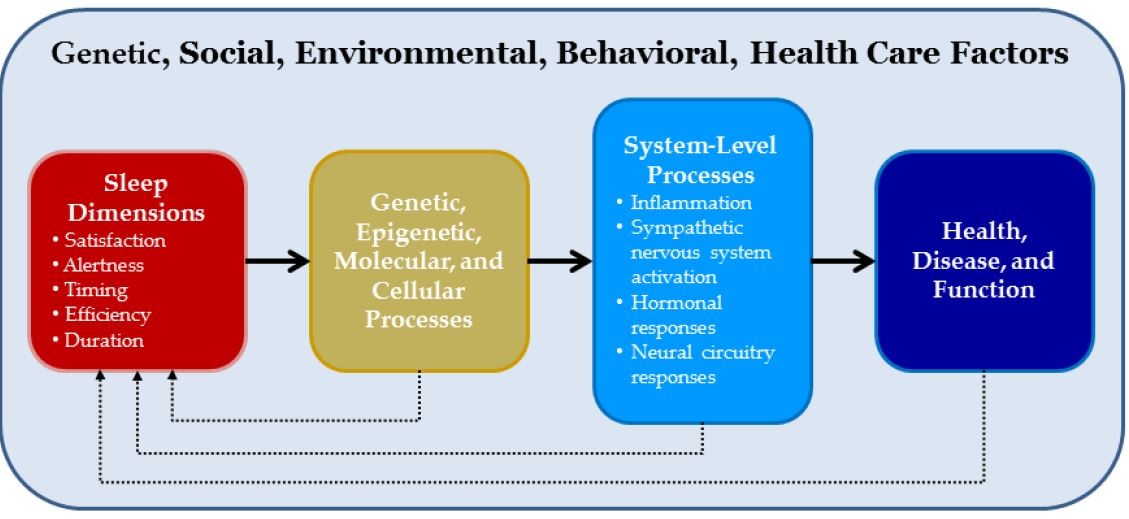
Le sommeil peut être caractérisé par différentes dimensions. La perturbation et la durée du sommeil sont des termes génériques couvrant différentes variables, parmi lesquelles le nombre total de heures de sommeil, le nombre de réveils après le début du sommeil, la fréquence des réveils nocturnes, le temps total de sommeil, le temps mis à tomber endormi, le temps total passé au lit, la profondeur du sommeil, les réveils matinaux secondaires à la douleur et les réveils dus à la position en dormant. De même, la qualité du sommeil est un terme générique englobant de nombreuses variables, notamment : la latence du sommeil (temps d’endormissement), la durée du sommeil, l’efficacité du sommeil, l’utilisation d’hypnotiques, le fonctionnement durant la journée et les expressions subjectives de la qualité du sommeil. L’efficacité du sommeil décrit le rapport entre le total de sommeil et le temps passé au lit [3].
L’insomnie est la diminution de la durée habituelle du sommeil et/ou l’atteinte de la qualité du sommeil avec répercussion sur la qualité de la veille du lendemain (Wikipedia). Chez l’adulte, l’insomnie peut être précisée comme 30 minutes de latence de sommeil et / ou de minutes éveillées après le début du sommeil plus de 3 jours par semaine pendant plus de 3 mois [4].
Cependant, comme dans les domaines de l’activité physique ou la nutrition, relier les impacts physiologiques du sommeil à des problèmes de sommeil pourrait être un peu réducteur d’où l’intérêt, peut-être, d’introduire la notion de « santé du sommeil » qui permettrait de définir de nouveaux cadres de travail. Ainsi porter l’accent sur les aspects positifs d’un bon sommeil permettrait de contraster avec l’attention médiatique actuelle sur les problèmes plutôt que les bienfaits. La portée éducative s’en retrouverait enrichie en identifiant plus seulement ce qui est « normal » mais en apportant une notion de degrés dans une plage de normalité. Enfin, cela apporte des objectifs concrets pour la promotion de la santé et des activités de prévention. Cette démarche se différencie avec celle visant les traitements pour troubles, qui se concentrent sur la suppression des symptômes ou dysfonctionnements tout en apportant une notion de transdisciplinarité (e.g. relation entre sommeil et apprentissage) [2].
Un consensus de 2015 définit la plage de 7-9h de sommeil par nuit comme promouvant une santé optimale chez l’adulte. Des durées de sommeil inférieures à 5-6h sont associées à une exacerbation des symptômes douloureux et du handicap qui en découle. Une durée de sommeil comprise entre 7h et 9h est généralement associée à une diminution des symptômes douloureux [5].
Relations Sommeil et Douleur
Si les relations semblent être bidirectionnelles, sur la base de la littérature actuelle, nous pouvons déduire que les troubles du sommeil seraient plus prédicteurs de douleurs chroniques et du handicap associé que l’inverse [6]. Ils sont aussi pointés comme facteur de transition vers une douleur chronique [7]. Un point à investiguer est la gestion du sommeil chez l’enfant et l’adolescent qui est complexe [8–10].
Il a été noté que des changements de qualité du sommeil (sans changements dans la quantité) pouvaient être associés à un risque de développer une douleur chronique. Alors que des changements dans la quantité de sommeil étaient plutôt liés à une altération du niveau des biomarqueurs liés à la douleur [11].
Mécanismes physiologiques de la relation Sommeil et douleur
Les troubles du sommeil pourraient être conceptualisées comme un stress endogène avec des effets physiologiques et subjectifs (psychologiques). Cependant de multiples systèmes semblent perturbés par les différents troubles du sommeil, pouvant alors induire un état douloureux chronique, et vice et versa :
- Axe hypothalamo-hypophyso-surrénalien [12,13] ;
- Système immunitaire [12–14] ;
- Système opiacé endogène [1,13] : Atténuation de l’efficacité analgésique des agonistes des récepteurs opiacés µ, diminution de la quantité basale d’opioïdes endogènes ainsi que des récepteurs opiacés centraux ;
- Système dopaminergique [1] : La dopamine est le principal neurotransmetteur du système de récompense du cerveau antérieur, réseau complexe de circuits mésolimbiques et nigrostriataux sous-tendant le comportement humain de recherche du plaisir. Elle fait également partie intégrante de la promotion et du maintien des états d’éveil, et est donc intimement liée à la régulation du sommeil et du réveil. Il est possible que des altérations induites par la douleur puissent avoir une influence sur la modulation du sommeil et du réveil par les noyaux du raphé.
D’autres systèmes comportementaux sont aussi sollicités dans cette relation sommeil-douleur, et cela de manière bidirectionnelle :
- Système des affects [1,15] : Affect peut être considéré comme un terme générique qui comprend l’humeur, état affectif d’intensité faible mais de durée longue et les émotions qui sont de plus courte durée, mais d’intensité supérieure.
L’évaluation de la qualité du sommeil peut se faire de différentes manières :
- Quelques questions sur la qualité du sommeil, les items couramment évalués étant durée du sommeil, fractionnement du sommeil et sensation de repos le lendemain.
- Des questionnaires : Jenkins Sleep Problem Scale, SATED, Chalder Fatigue Scale, Critères de diagnostique pour les troubles de l’Insomnie (DSM Diagnostic Criteria), le Pittsburgh Sleep Quality Index et l’Echelle Multidimensionnelle de Fatigue [16–19].
- Un appareillage : Polysomnographie (évaluation contraignante mais précise incluant l’électroencéphalographie, l’électro-oculographie et l’électromyographie) ; actigraphie (plus facile à mettre en œuvre, elle évalue les mouvements durant le sommeil ainsi que la quantification du temps de sommeil, l’efficacité du sommeil ainsi que ses différentes perturbations).
Approches Thérapeutiques
En se basant sur la littérature actuelle, une amélioration des différents paramètres du sommeil montre un effet limité sur une évolution favorable de la douleur chronique [11].
- Thérapie Cognitivo-Comportementale dirigée sur le sommeil (TCC-I, ou CBT-I en anglais) : Elle fait partie d’une famille d’interventions psychothérapeutiques axées sur le traitement de l’insomnie et comprend plusieurs volets : contrôle des stimuli, restriction du sommeil, hygiène du sommeil, éducation au sommeil, restructuration cognitive et/ou apprentissage à la relaxation. La TCC-I améliore la compréhension et clarifie les fausses idées sur le sommeil et l’insomnie. Les composantes de la TCC-I visent à améliorer les habitudes de sommeil, à tenir compte du calendrier veille-sommeil et à réduire l’incidence des comportements qui interfèrent avec la continuité du sommeil et l’accumulation de la pression du sommeil [20]. Le défaut principal de cette approche est l’intensité du traitement ainsi que l’obligation de faire appel à des professionnels très bien formés aux approches cognitivo-comportementales.
- Thérapies Pleine Conscience : La méditation en pleine conscience se réfère à un état de conscience des expériences du moment présent qui est intentionnel et non critique. Une approche spécifique au travail sur les troubles du sommeil a été développée par Ong et collègues, qui est un programme basé sur la méditation comprenant des stratégies comportementales travaillées dans un cadre de pleine conscience pendant des méditations et discussions de groupe [21,22].
- Education à l’Hygiène du Sommeil (EHS) : L’EHS est définit comme tout conseil donné à un patient dans le but de l’aider avec un sommeil perturbé sans l’aide d’items spécifiques aux TCC-I (contrôle du stimulus, restriction de sommeil, entraînement à la relaxation, thérapie cognitive) ou d’autres approches complémentaires (massage, acupuncture, Tai-chi, …). Les domaines régulièrement couverts sont le tabac, la caféine, l’exercice physique, le stress, le bruit, les horaires de coucher, la plage de sommeil, la sieste et le temps passé devant les écrans avant le coucher [9,23].
- Pharmacologie : Parmi les plus courants, la famille des Benzodiazépines est la plus prescrite, on peut citer aussi la classe des antihistaminiques hypnotiques et la mélatonine [24,25]. Ces drogues sont problématiques pour 2 raisons. Tout d’abord, l’efficacité et la sécurité du traitement pour l’insomnie des personnes souffrant de douleurs chroniques n’a pas été établi. En outre, l’utilisation des médicaments hypnotiques est associée avec un certain nombre d’effets secondaires comprenant entre autres sédation, somnolence diurne, vertiges, étourdissements et déficiences cognitives et psychomotrices [6,19].
- Activité Physique : Quelle que soit le type d’activité, elle apportera une amélioration des paramètres du sommeil, avec de plus robustes résultats si pratiquée de manière régulière [26].
A retenir
- Comme l’Activité Physique et la Nutrition, il serait intéressant de généraliser la notion de « santé du sommeil » afin de promouvoir une approche plus positive et préventive de la santé qui permettrait d’orienter le discours vers une optimisation des capacités d’adaptation du corps humain.
- Les troubles du sommeil semblent être facilitateurs d’un passage d’une douleur aigue vers une douleur chronique. Ils sont aussi liés à une exacerbation des symptômes douloureux.
- Si l’amélioration des différentes dimensions du sommeil ne montre pas, actuellement, de données robustes sur une amélioration des paramètres liés à la douleur chronique, cela ne doit pas nous empêcher d’en tenir compte dans notre approche du patient douloureux chronique. D’autant plus que l’approche thérapeutique des troubles du sommeil utilise différents outils qui sont aussi pratiqués dans la gestion de la douleur chronique.
Bibliographie
[1] Finan PH, Goodin BR, Smith MT. The association of sleep and pain: an update and a path forward. J Pain 2013;14:1539–52.
[2] Buysse DJ. Sleep Health: Can We Define It? Does It Matter? Sleep 2014;37:9–17.
[3] Kelly GA, Blake C, Power CK, O’keeffe D, Fullen BM. The association between chronic low back pain and sleep: a systematic review. Clin J Pain 2011;27:169–81.
[4] Nijs J, Mairesse O, Neu D, Leysen L, Danneels L, Cagnie B, et al. Sleep Disturbances in Chronic Pain: Neurobiology, Assessment, and Treatment in Physical Therapist Practice. Phys Ther 2018;98:325–35.
[5] Conference C, Nathaniel P, Badr MS, Belenky G, Grandner MA, Kushida C, et al. Recommended Amount of Sleep for a Healthy Adult : A Joint Consensus Statement of the American Academy of Sleep Medicine and Sleep Research Society 2015;11:591–2.
[6] Mairesse O, Neu D, Cagnie B, Nijs J, Mairesse O, Neu D, et al. Sleep Disturbances in Chronic Pain: Neurobiology, Assessment, and Treatment in Physical Therapist Practice 2018;98:325–35.
[7] Silva AG, Sa-Couto P, Queirós A, Neto M, Rocha NP. Pain, pain intensity and pain disability in high school students are differently associated with physical activity, screening hours and sleep. BMC Musculoskelet Disord 2017;18:1–11.
[8] Liu X, Xiao S, Zhou L, Hu M, Zhou W, Liu H. Sleep quality and covariates as predictors of pain intensity among the general population in rural China. J Pain Res 2018;Volume 11:857–66.
[9] Hale L, Guan S. Screen time and sleep among school-aged children and adolescents: a systematic literature review. Sleep Med Rev 2015;21:50–8.
[10] Crowley SJ, Wolfson AR, Tarokh L, Carskadon MA. An update on adolescent sleep: New evidence informing the perfect storm model. J Adolesc 2018;67:55–65.
[11] Afolalu EF, Ramlee F, Tang NKY. Effects of sleep changes on pain-related health outcomes in the general population: A systematic review of longitudinal studies with exploratory meta-analysis. Sleep Med Rev 2018;39:82–97.
[12] Irwin MR, Opp MR. Sleep Health: Reciprocal Regulation of Sleep and Innate Immunity. Neuropsychopharmacology 2017;42:129–55.
[13] Boakye PA, Olechowski C, Rashiq S, Verrier MJ, Kerr B, Witmans M, et al. A critical review of neurobiological factors involved in the interactions between chronic pain, depression, and sleep disruption. Clin J Pain 2016;32:327–36.
[14] Irwin M, Olmstead R, Carroll J. Sleep disturbance, sleep duration, and inflammation: a systematic review and meta-analysis of cohort studies and experimental sleep deprivation. Biol Psychiatry 2016;80:40–52.
[15] Evans S, Djilas V, Seidman LC, Zeltzer LK, Tsao JCI. Sleep Quality, Affect, Pain, and Disability in Children With Chronic Pain: Is Affect a Mediator or Moderator? J Pain 2017;18:1087–95.
[16] Salo P, Oksanen T, Sivertsen B, Hall M, Pentti J, Virtanen M, et al. Sleep disturbances as a predictor of cause-specific work disability and delayed return to work. Sleep 2010;33:1323–31.
[17] Dalmases M, Benítez ID, Mas A, Garcia-Codina O, Medina-Bustos A, Escarrabill J, et al. Assessing sleep health in a European population: Results of the catalan health survey 2015. PLoS One 2018;13:1–13.
[18] Roizenblatt S, Souza AL, Palombini L, Godoy LM, Medicine I, Paulo S. Musculoskeletal Pain as a Marker of Health Quality . Findings from the Epidemiological Sleep Study among the Adult Population of S ã o Paulo City. PLoS One 2015;10:e0142726.
[19] Tang NKY, Lereya ST, Boulton H, Miller MA, Wolke D, Cappuccio FP. Nonpharmacological Treatments of Insomnia for Long-Term Painful Conditions: A Systematic Review and Meta-analysis of Patient-Reported Outcomes in Randomized Controlled Trials. Sleep 2015;38:1751–64.
[20] Bohra MH, Espie CA. Is cognitive behavioural therapy for insomnia effective in treating insomnia and pain in individuals with chronic non-malignant pain? Br J Pain 2013;7:138–51.
[21] Martires J, Zeidler M. The value of mindfulness meditation in the treatment of insomnia. Curr Opin Pulm Med 2015;21:547–52.
[22] Gong H, Ni CX, Liu YZ, Zhang Y, Su WJ, Lian YJ, et al. Mindfulness meditation for insomnia: A meta-analysis of randomized controlled trials. J Psychosom Res 2016;89:1–6.
[23] Chung K-F, Lee C-T, Yeung W-F, Chan M-S, Chung EW-Y, Lin W-L. Sleep hygiene education as a treatment of insomnia: a systematic review and meta-analysis. Fam Pract 2017:1–11.
[24] Frase L. Making sleep easier: pharmacological interventions for insomnia. Expert Opin Pharmacother 2018;00:1–9.
[25] vidal. Les médicaments de l’insomnie – EurekaSanté par VIDAL n.d. https://eurekasante.vidal.fr/maladies/psychisme/insomnie.html?pb=medicaments (accessed October 8, 2018).
[26] Kredlow MA, Capozzoli MC, Hearon BA, Calkins AW, Otto MW. The effects of physical activity on sleep: a meta-analytic review. J Behav Med 2015;38:427–49.

Laisser un commentaire